
沈南, 赵毅, 段利华, 等. 系统性红斑狼疮诊疗规范 [J] . 中华内科杂志, 2023, 62(7) : 775-784.
DOI: 10.3760/cma.j.cn112138-20221027-00793.
系统性红斑狼疮(SLE)是以自身免疫性炎症为突出表现的典型的弥漫性结缔组织病,发病机制复杂,目前尚未完全阐明。SLE的主要临床特征包括:血清中出现以抗核抗体(ANA)为代表的多种自身抗体及多器官和系统受累。SLE好发于育龄期女性,女性发病年龄多为15~40岁,女:男约为7~9∶1。SLE的发病率和患病率在不同种族人群中具有一定差异,亚洲及太平洋地区SLE的发病率约为每年2.5~9.9/10万,患病率约为3.2~97.5/10万。
辅助检查
1. 一般辅助检查:SLE临床表现的多样性导致其一般实验室检查同样具有多样性。根据SLE患者受累器官/系统的不同,其一般实验室检查结果亦有不同,但患者通常表现为红细胞沉降率升高。血液系统受累的患者可表现为白细胞减少、淋巴细胞减少、血小板减少和贫血等;血白蛋白水平下降、肌酐升高、尿常规异常等提示SLE肾脏受累。
此外,免疫复合物激活经典补体途径导致相关补体成分消耗,补体C3、补体C4和总补体活性(CH50)下降。然而,低补体血症并非SLE的特异性表现,任何有免疫复合物参与发病的疾病均可有低补体血症。
2. 诊断性检查:免疫荧光ANA是SLE的筛选检查。对SLE的诊断敏感度为95%,特异度相对较低为65%。除SLE外,其他结缔组织病的血清中亦常存在ANA,部分慢性感染亦可出现低滴度ANA。
抗ENA抗体包括一系列针对细胞核中抗原成分的自身抗体。抗Sm抗体见于10%~30%的SLE患者,对SLE诊断具有高度特异性;抗Ro/SSA抗体和抗La/SSB抗体是干燥综合征的特征型抗体,亦可见于SLE患者,通常与亚急性皮肤红斑狼疮、新生儿狼疮及胎儿心脏传导阻滞相关。抗双链DNA抗体见于60%~80%的SLE患者,对SLE诊断的特异度为95%,敏感度为70%。
此外,SLE患者常出现aPL阳性,aPL包括狼疮抗凝物(LAC)、抗心磷脂抗体(aCL)和抗β2糖蛋白抗体。aPL阳性的SLE患者易发生血栓和妊娠并发症,如复发性流产。aPL的检测结果随时间变化,因此需定期复查。
3. 病理检查:SLE患者出现皮肤受累时可行皮肤组织活检。急性皮肤型狼疮可表现为表皮萎缩,基底细胞液化变性;真皮浅层水肿,皮肤附属器周围淋巴细胞浸润;表皮与真皮交界处存在IgG、IgM、IgA和/或补体C3沉积。盘状红斑皮肤损害的病理表现为表皮角化过度、毛囊口扩张,颗粒层增厚,棘层萎缩,表皮突变平,基底细胞液化变性;真皮浅层可见胶样小体,皮肤附属器周围见较致密的灶状淋巴细胞浸润;表皮与真皮交界处存在免疫球蛋白沉积。
SLE患者出现肾脏受累时,肾组织活检病理通常表现为免疫复合物相关肾小球肾炎,详见《狼疮肾炎诊疗规范》。
诊断与评估
1. SLE的诊断要点:SLE是一种多系统受累、高度异质性的自身免疫病,故应对患者进行全面的病史采集、体检和实验室检查的评估,诊断要素包括:多系统受累的临床表现和免疫学异常(特别是ANA阳性)。有两个以上系统受累合并自身免疫证据(如自身抗体阳性、补体降低等)的年轻女性,需高度警惕SLE。有典型皮肤表现的SLE不易漏诊,但早期不典型的SLE可表现为抗炎退热治疗无效的反复发热;反复发作的非致畸性多关节痛和多关节炎;持续性或反复发作的胸膜炎、心包炎;不能用其他原因解释的皮疹、网状青斑、雷诺现象;肾脏疾病或持续不明原因的蛋白尿;血小板减少性紫癜或溶血性贫血;不明原因的肝炎;反复自然流产或深静脉血栓形成或非高危人群出现卒中发作等。
2. SLE的分类标准:随着对SLE认识的不断深入及免疫学检测的进展,SLE的疾病分类标准不断更新,在提高敏感度和特异度的同时,亦促进了SLE的早期诊断。目前普遍采用的诊断标准包括:1997年美国风湿病学会(ACR)修订的SLE分类标准[3],2012年系统性红斑狼疮国际协作组(SLICC)发布的SLE分类标准(表1)[4],2019年欧洲抗风湿病联盟(EULAR)与ACR联合发布的SLE分类标准(表2)[5]。
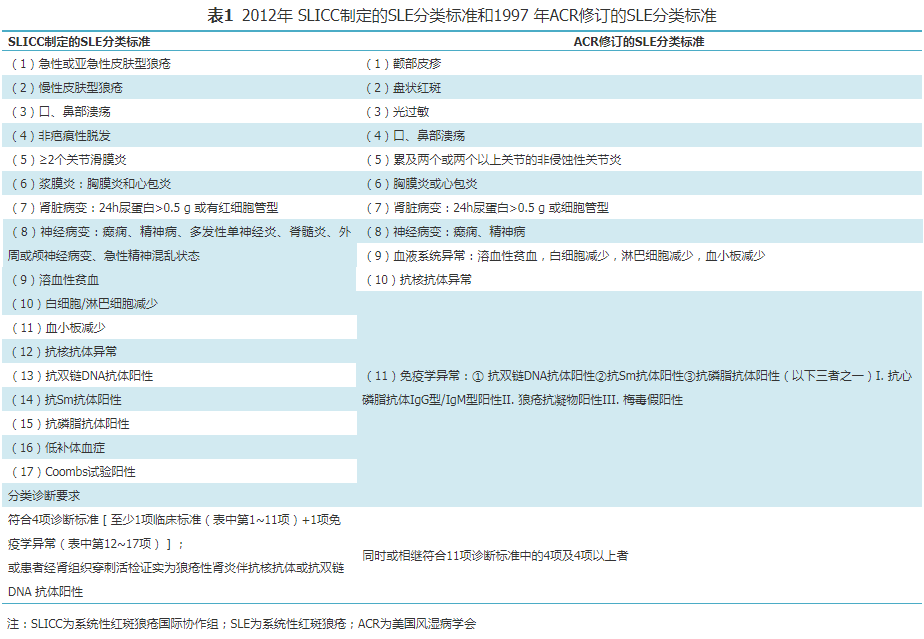
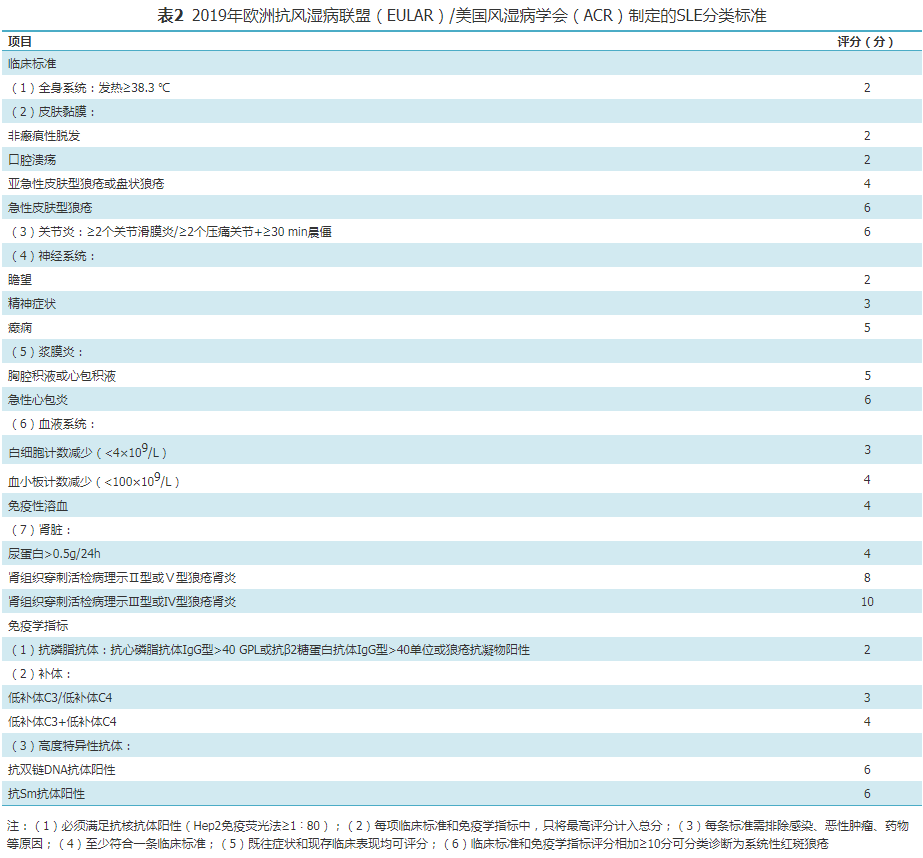
分类标准的变迁,体现以下几个方面的更新:(1)重视肾脏病理;(2)重视免疫学指标;(3)重视早期诊断;(4)重视更新流行病方法学。2012年SLICC发布的SLE分类标准与1997年ACR修订的SLE分类标准比,其敏感度升至94%,而特异度不变为92%;2019年EULAR与ACR联合发布的SLE分类标准的敏感度为96%,特异度为93%。
3. SLE疾病活动性和严重程度评估:SLE病情复杂多变,对疾病活动性和严重度做出正确评估是制定治疗方案和判断预后的重要依据。评估SLE疾病活动性最常用的是SLE疾病活动指数(SLE disease activity index,SLEDAI),其中较为常用的是SLEDAI-2000(表3)。在SLE活动性评价中,需鉴别患者的临床症状是由活动性炎症抑或药物治疗或感染所致。此外,对神经系统症状,亦需鉴别活动性炎症和血管栓塞所致的临床表现。虽然SLEDAI是目前使用最广泛的疾病活动性评分,但其仍存在一定的局限性,对SLE疾病活动性的评估应综合判断,不拘泥于疾病活动性评分量表。
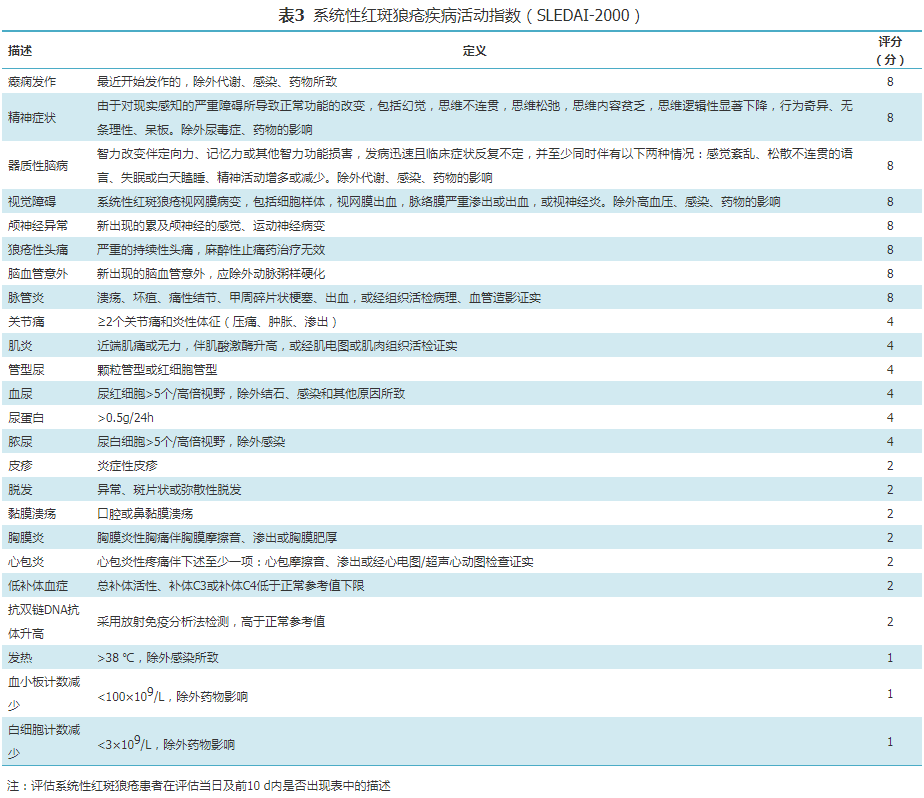
根据SLE整体活动性,可将SLE疾病严重程度分为轻度、中度和重度。轻度SLE指具有轻度临床表现、无重要脏器累及的患者,可表现为轻度关节炎、皮疹(范围<9%体表面积)、无危及生命的血液系统受累,SLEDAI≤6;中度SLE具有更多、更严重的临床表现,可有脏器受累,但尚无威胁器官功能或生命的表现,可表现为中重度关节炎、范围较大的皮疹、皮肤血管炎、浆膜腔积液等,SLEDAI为7~12;重度SLE常危及器官功能或生命,表现为急进性肾小球肾炎、神经精神狼疮、狼疮性肺炎、肠系膜血管炎、血小板减少(<20×109/L)、血栓性血小板减少性紫癜(TTP)或急性溶血,SLEDAI>12。
-END-
来源: 中华内科杂志
邮政编码:200052 电话:021-63800152 传真:021-63800151 京ICP备15010734号-10 技术:网至普网站建设