

作者:吕慧霞 教授
山东大学齐鲁医院心内科主任医师、博士生导师
由苏州工业园区东方华夏心血管健康研究院于2017年发起主办的「心力衰竭学院」聚焦心衰诊疗临床实践中存在的具体问题与解决方案,致力于推动我国心衰规范化诊疗的进程。2023年10月14日,中国心力衰竭学院第十二期线下会议在济宁成功召开,会议中来自山东大学齐鲁医院的吕慧霞教授就急性心衰管理领域的最新进展STRONG-HF研究进行了详细解读。
当前,我国心力衰竭的发病率、再入院率、死亡率都非常高,平均住院时间长,人均住院费用可达29746元/年1,严重影响患者的生活质量,并给患者家庭造成极大的经济负担。“心”探索助力心健康,当前NT-proBNP已广泛应用于心力衰竭的预测、早期诊断、预后评估和治疗指导等各个方面,对于心衰的及时预防、早期发现及有效管理,从而降低心衰的发病率及死亡率具有重要意义。
近年来,我国心衰患者的治疗情况已经有了很大改善,但心衰发病率高,经济负担重等诸多问题依然严峻,三次及以上住院患者仍高达40.5%,平均住院9.7天,其中≥65岁的住院患者高达70%,≥80岁的住院患者占26%1。值得欣慰的是,心血管疾病是可以预防及控制的疾病,控制及治疗心衰的关键是有效的预防、准确的诊断、正确及时的治疗。
NT-proBNP是临床上心衰早期诊断和预后判断的重要手段之一,是2022年AHA/ACC心衰指南和我国心力衰竭医疗质控标准共同推荐的心衰首选血清标志物2-4。根据我国心衰中心的数据,当前心肌标志物(NT-proBNP等)在诊断心衰中使用率已超过90%,指南4推荐用药ARNI/ACEi/ARB,β 受体阻滞剂剂和MRA药物使用也已超过80%,但患者出院随访率却随时间延长呈下降趋势,一年随访率不到50%。以超过半靶剂量认定为达标的话,随访期间药物达标率更是不足30%,远远低于指南推荐水平,药物调整还有很大空间。
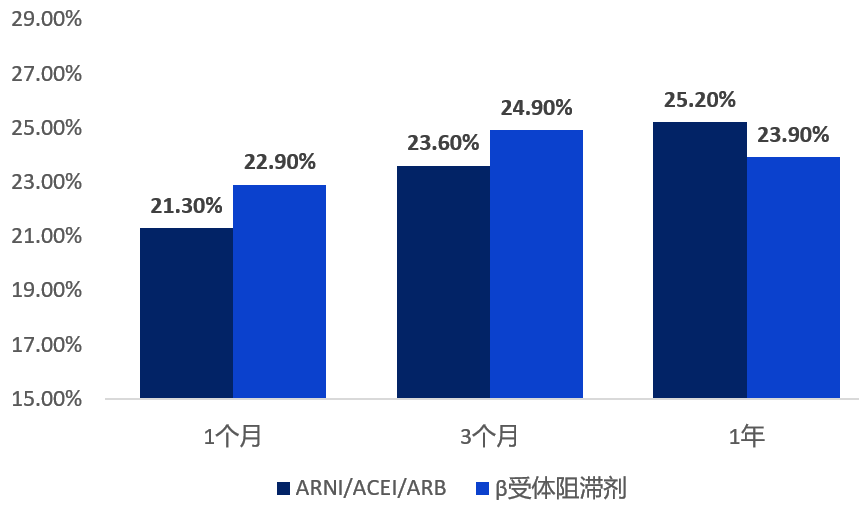
随访药物达标率4
2022 AHA/ACC心衰指南推荐2-3,对于有症状的慢性射血分数降低心衰(HFrEF)患者,无论是否存在2型糖尿病,建议使用SGLT2i来降低心衰住院率和心血管死亡率。一项大型荟萃分析发现,降低全因死亡风险方面,“新四联”基石方案组合效果最佳。相比没有治疗,“BB+ARNI+MRA+SGLT2i”可使心衰患者全因死亡率大幅度降低达 61%,GDMT药物可有效预防心衰死亡5。
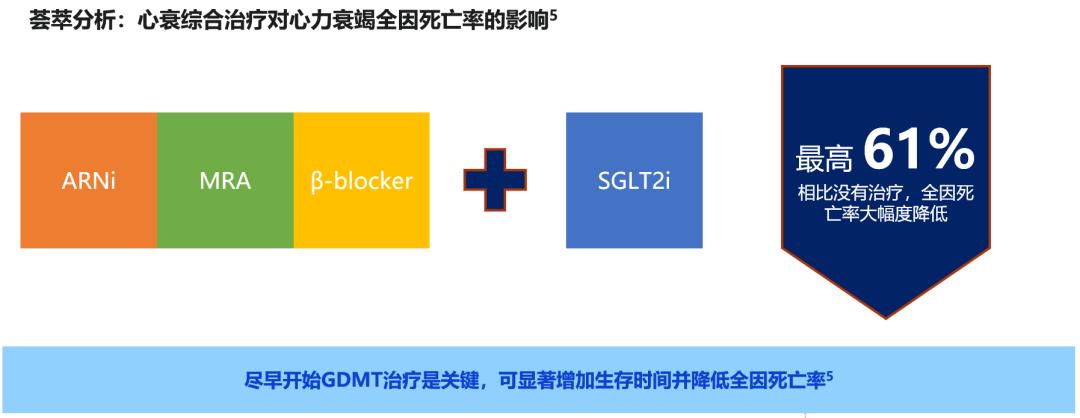
GDMT药物可有效预防心衰死亡
因此尽早开始GDMT治疗是关键,CHAMP-HF研究显示6,仅极少数患者在使用目标剂量的GDMT,大多数患者使用低靶标剂量的ACEi/ARB/ARNI和BBs,但GDMT减药/停药可能增加全因死亡风险7。BIOSTAT-CHF研究8纳入了2516名有明显临床症状的心衰患者,结果显示,ACEi/ARB和β受体阻滞剂剂量达不到推荐剂量50%的患者,死亡和/或心力衰竭住院风险增加,ACEi/ARB和β受体阻滞剂剂量50-99%的患者与达到> 100%的患者相比,死亡和/或心力衰竭住院的风险相当。GDMT剂量不足50%将显著增加住院/死亡风险。
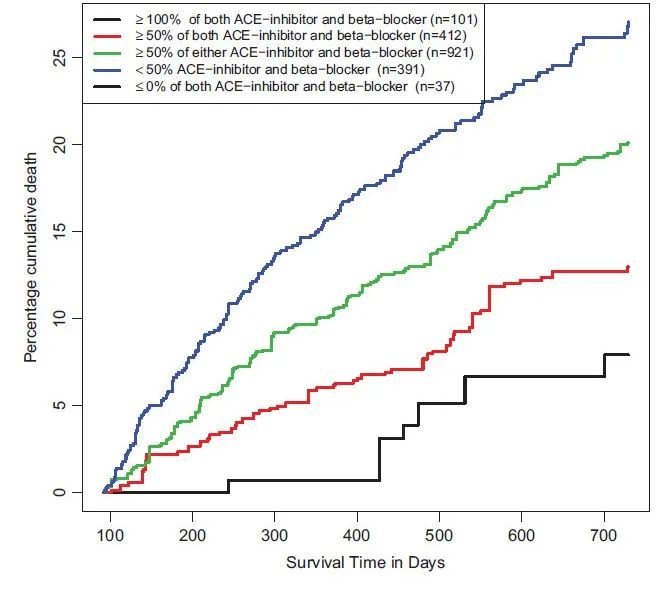
接受少于推荐剂量50%的ACEi/ ARB/β-blocker的患者,与达到100%剂量的患者相比,有更大的死亡和/或心力衰竭住院风险8。
那么如何提高GDMT治疗的达标率,改善心衰患者的治疗结局?STRONG-HF研究给出了“心”答案,2023年急性和慢性心力衰竭指南根据STRONG-HF研究更新急性心衰患者管理,将出院后6周内滴定到靶剂量升级为1B类推荐9。自2019年以来,STRONG-HF10这项多中心、开放标签、随机试验在1069名因急性心衰入院(筛查前72小时内)且未接受全剂量心衰药物治疗的患者中,比较了强化治疗组(临床指标,电化学发光法NT-proBNP水平)与常规治疗组,评估快速增加GDMT剂量的安全性与疗效性。纳入的患者血流动力学稳定,具有任何左心室射血分数(LVEF),筛查时NT-proBNP值较高(>2500 pg/mL),筛查和随机分组之间(预期出院前2天内)NT-proBNP值下降>10%,但仍>1500 pg/mL。在随机分组时,HIC组将RASi、β受体阻滞剂和MRA的剂量增加到靶剂量的一半,在第2周时,如果包括NT-proBNP变化在内的监测指标表明是安全、可耐受的,则将剂量增加到靶剂量。对于NT-proBNP相对于出院前水平增加>10%的患者,方案指出,应考虑增加利尿剂剂量,同时不再增加β受体阻滞剂的剂量。如果有一个或全部指南用药无法达到目标剂量,可以推迟上调滴定、增加随访次数,直到有安全指征,并在上调滴定后1、2、3、6周进行安全随访。
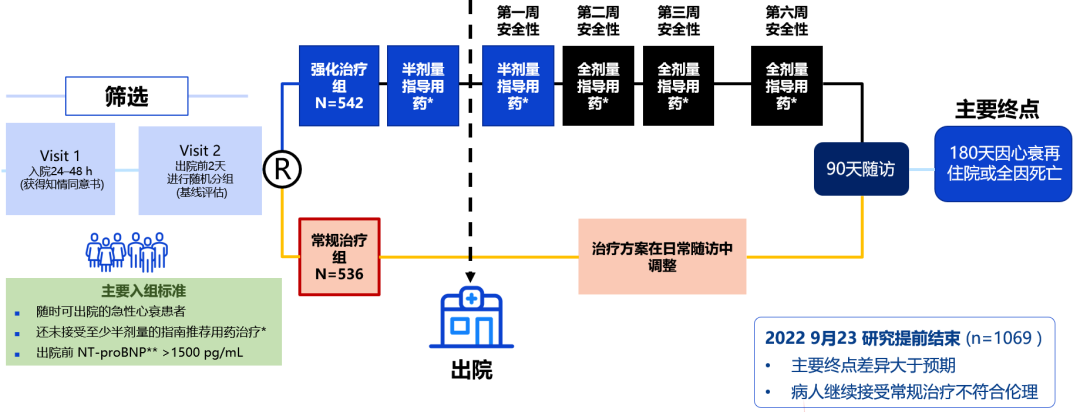
STRONG-HF研究设计10
STRONG-HF研究10提示一方面快速递增药物剂量和密切随访对于提升心衰患者预后有重要意义;另一方面,NT-proBNP 是密切监测指标,可用于指导患者 GDMT 剂量调整。对于快速递增药物反应较好的患者,NT-proBNP在增加药物剂量过程不断降低,但是对于某些无法达到目标剂量的患者,可考虑“延迟”一周增加剂量。结果表明,强化治疗组达到GDMT推荐目标剂量的人数更多,入组强化治疗组后6个月,全因死亡或心衰再入院的绝对风险降低8.1%,相对风险降低34%,且无论基线NT-proBNP水平,强化治疗组都能有效降低心衰再住院或全因死亡风险11。但是我们也要意识到STRONG-HF入组患者的血压要求在100mmHg以上,排除了不能耐受半靶剂量的患者。
与常规治疗组相比,强化治疗组达到GDMT推荐目标剂量的人数更多
真实世界里,我们如何把STRONG-HF研究应用于临床,齐鲁心衰团队建立了心衰患者慢病管理的标准化规范治疗和随访策略手册,尽早启动“新四联”,监测患者NT-proBNP和肾功能、生化指标,每1-2周门诊滴定药物剂量,逐步增加到靶剂量或最大耐受量。达到目标剂量后,继续监测血压心率,每三个月复诊,达到靶剂量且心功能恢复者,每半年复诊一次即可。随访数据显示,随访12个月,BB达靶率53%,ARNI达靶率69.9%,所有随访患者ARNI最终达靶率76.5%12。针对合并低血压(SBP<100mmHg)的HFrEF患者,齐鲁心衰团队突破性探索了“微剂量滴定法”的个体化治疗,在密切监测血压、心率、NT-proBNP、肾功能和电解质的前提下,随访6个月时约50%的SBP<100mmHg的HFrEF患者实现药物达靶,心脏功能得到明显改善。
总结
1.心衰发病率高,再入院率高,平均住院时间长,人均住院费用可达29746元/年,心力衰竭给患者家庭造成极大的经济负担,心脏标志物NT-proBNP可以筛查心衰高危人群,更早的干预更好的预后。
2.满足目标剂量的GDMT治疗可以让心衰患者更多获益,降低死亡率和心衰再住院率。
3.2023 ESC 心衰指南更新急性心衰管理内容,STRONG-HF研究提示急性心衰出院后,在密切随访下快速增加GDMT剂量是安全的,对比常规治疗,并没有增加严重不良事件发生率。
4.STRONG-HF研究结果显示相比常规治疗,强化治疗方案在180天内可显著地减少34%心衰再住院或全因死亡风险;并且在强化治疗组中,心衰患者自我评价状态和NYHA有更明显地改善,且充血状态也有显著地好转。
对于不能耐受快速滴定的患者,可延缓药物加量时间,增加随访次数,尽可能使药物达靶。
参考文献:
1. Jiefu Yang,Hua wang,et al. Circ Heart Fail. 2021;14:e008406.
2. Haydock PM, et al. Hear 2022;108:1571–1579.
3. Heidenreich P, et al. Circulation 2022;145:e895-e1032.
4. 中华全科医师杂志 2023 年6 月第 22 卷第 6 期.
5. Stawiarski K, et al. J Cardiothorac Vasc Anesth 2022;36:1820-1822.
6. Greene SJ, et al., J Am Coll Cardiol. 2018 Jul 24;72(4):351-366.
7. JACC: Heart Failure, Volume 9, Issue 1, January 2021, Pages 28-38.
8. European Heart Journal (2017) 38, 1883–1890.
9. McDonagh TA, et al. Eur Heart J. 2023 Oct 1;44(37):3627-3639.
10. Mebazaa A, et al. Lancet 2022; Epub ahead of print.
11. Mariana Adamo et al.Eur Heart J.2023.
12. Wang C, et al. ESC Heart Fail. 2023 Jun;10(3):1961-1971.
邮政编码:200052 电话:021-63800152 传真:021-63800151 京ICP备15010734号-10 技术:网至普网站建设